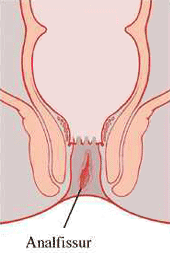
 Bei der Analfissur handelt es sich um ein längliches Geschwür im Analkanal mit einem daruntergelegenen entzündlichen Infiltrat. Fast immer findet sich die Fissur im Bereich der hinteren Kommissur. Bei chronischen Fissuren bilden sich apikal oft ein sogenannter Analpolyp und kaudal eine derbe, meist entzündlich infiltrierte Vorpostenfalte.
Bei der Analfissur handelt es sich um ein längliches Geschwür im Analkanal mit einem daruntergelegenen entzündlichen Infiltrat. Fast immer findet sich die Fissur im Bereich der hinteren Kommissur. Bei chronischen Fissuren bilden sich apikal oft ein sogenannter Analpolyp und kaudal eine derbe, meist entzündlich infiltrierte Vorpostenfalte.
Die Voraussetzung für das Auftreten einer Fissur scheinen lokale Durchblutungsstörungen zu sein.
Dann können Verletzungen im Analkanal, z.B. sehr harter Stuhl oder anale Thrombosen u.a. nicht nur Läsionen verursachen, sondern auch zu entzündlichen Infiltrationen in der Tiefe führen. Hierdurch ist der Schließmuskel in den Krankheitsprozess mit einbezogen. Das hat einen stark ausgeprägten Sphinkterhypertonus zur Folge. Außerdem treten heftige Schmerzen beim Stuhlgang auf (Sofortschmerz), die Stunden, u.U. den ganzen Tag lang, anhalten können. Bei akuten Fissuren findet man oft streifenförmig Blut auf dem Stuhl.
Die obligate Diagnostik beinhaltet neben der Anamnese eine genaue Inspektion und Palpation der Anal- und Perianalregion (Ruhe- und im Pressversuch), sowie die rektaldigitale Untersuchung und Rektoskopie. Eine endoskopische Abklärung des Kolonrektums sollte bei allen Patienten über dem 40. Lebensjahr mit Blutungssymptomatik und bei Risikopatienten (familiäre Anamnese, usw.) nach dem 35. Lebensjahr erfolgen.
Therapeutisch empfiehlt sich die Injektion eines Lokalanästhetikums unter den Fissurgrund und anschließend eine tägliche Sphinkterdehnung, die der Patient mit einem Analdehner selbst vorzunehmen hat. Hierdurch heilen akute Fissuren oft, aber auch chronisch veränderte Fissuren überraschend häufig, aus.
Nicht abheilende Fissuren lassen sich auch-ambulant in der Praxis-operativ beseitigen. Das Prinzip solcher Operationen ist eine Durchtrennung des M. sphinkter ani internus in seinem kaudalen Anteil.
Zwei Möglichkeiten bieten sich hierfür an: |
|
Am besten ist es natürlich, die Ursachen der Fissur zu bekämpfen. Das heißt, die Darmtätigkeit durch ballaststoffreiche Ernährung ankurbeln (wie z. B. Weizenkleie 4 EL mit Joghurt täglich), reichlich trinken und sich viel bewegen. Für den Stuhlgang sollte man sich Zeit nehmen und auf keinen Fall pressen. Je enger der Analkanal ist desto schmerzhafter ist die Fissur, darum gilt es den Schließmuskel mechanisch und medikamentös zu entkrampfen.
Nach jedem Stuhlgang sollte die Afterregion mit feuchten Tücher (am besten Babytücher) gereinigt werden. Die Haut nur trocken tupfen, nicht reiben.
Glyceroltrinitrat- oder Calciumkanalblockersalbe
Glyceroltrinitrat (GTN) oder Calciumkanalblockersalbe entspannt die Muskeln um den After (der analen Schließmuskel). Dies führt zu einer besseren Heilung der Fissur und lindert die Schmerzen. Die Packungen enthalten einen Spezialaufsatz, den man in den Analkanal einführt. Diese Aufsätze haben entweder vorne an der Spitze eine Öffnung oder mehrere seitliche Austrittsöffnungen. Drücken Sie in beiden Fällen zuerst etwas Salbe aus der Tube und verteilen Sie diese auf dem Aufsatz, damit er leichter in den After gleitet.
Einigen Salben ist ein Analdehner beigepackt. Das ist ein etwa zehn Zentimeter langes, spitz zulaufendes, kegelförmiges Hilfsmittel aus Plastik. Damit lässt sich der verkrampfte Schließmuskel dehnen. Auch der Analdehner wird zuerst mit Salbe (Nitrosalbe verdünnt auf 0,2% oder Nifedipin, je nach Verträglichkeit) bestrichen und dann behutsam unter Drehen sowie Vor- und Zurückbewegen in den After eingeführt. Dort verbleibt er einige Minuten.
In über 80 % der Fälle führt die konsequente Salbenbehandlung und Dehnung zu einer Heilung innerhalb von sechs bis acht Wochen. Wenn die Fissur nicht vollständig abheilt, empfehlen wir eine Fissurektomie in Lokalanästhesie.
Etwa 7 von 10 Patienten mit einer chronischen Analfissur heilen mit einer Behandlung mit GTN-Salbe. (Im selben Zeitraum heilen etwa 5 von 10 Patienten mit der “traditionellen” Behandlung von regelmäßigen warmen Bädern mit einer Anästhesiesalbe).
Benutzen Sie ausschließlich Rectogesic. Dieses Markenproduckt ist rezeptpflichtig. Rectogesic enthält 0,4% GTN. Anwendung bitte genau wie auf der Packungsbeilage vorgeschrieben.
Beispiel: |
|
Die Packungsbeilage gibt Einzelheiten über eventuelle Begleiterscheinungen: |
|
Zäpfchen |
Zusammen mit den Salben sollten Sie auch Zäpfchen (z.B. Claversal 250 mg 2×1, Mesazalin, 5-Amino-2-hydroxybenzoesäure; Mesalazinum ) verwenden. Wie alle Wirkstoffe aus der Gruppe der Aminosalicylate wirkt Mesalazin entzündungshemmend. Mit dem Wirkstoff können die Beschwerden in einer akuten Phase der Erkrankung bekämpft werden, sie kann aber auch in der anfallsfreien Zeit Rückfälle verhindern. Schieben Sie die Zäpfchen aber nicht so weit in den Analkanal hinein wie z.B. Schmerzzäpfchen. Sie sollten es mit der Fingerkuppe noch tasten können. Zäpfchen müssen einige Zeit in dieser Lage bleiben, sie eignen sich deshalb gut für die Anwendung in der Nacht. Zum besseren Einführen können Sie auch das Zäpfchen mit Salbe bestreichen. Manche Patienten empfinden es als angenehm, das Zäpfchen vorher in kaltes Wasser zu tauchen oder im Tiefkühler. Für nässende oder blutende Hämorrhoiden gibt es Zäpfchen mit eingeschmolzenen Mullstreifen (Analtampons) bzw. spezielle Vlieskompressen (Analvorlagen), um die Haut um den After trocken zu halten. |
Falls die GTN Behandlung nicht funktioniert, kann man eine Operation beantragen. Dies ist auch eine Option, wenn Sie wiederkehrende Risse haben. Die Erfolgsrate der Operation ist sehr hoch – mindestens 9 von 10 Fällen werden geheilt. Bei der Operation wird ein kleiner Schnitt in die Muskulatur rund um den Anus (“interne Sphinkterotomie”) angebracht. Dies reduziert dauerhaft den Druck um den Anus und ermöglicht somit die Heilung der Fissur. Dies ist eine kleine Operation, die in der Regel als Tageschirurgie unter Vollnarkose durchgeführt wird.
Allerdings kann ein chirurgischer Eingriff Komplikationen verursachen. Nach dieser Operation haben etwa 1 von 3 Personen schlechte Kontrolle über Gase (Wind), und eine kleine Anzahl haben leichte Stuhlinkontinenz.
Wenn Sie schon einmal eine Analfissur hatte, ist die Möglichkeit einer Rezidive ziemlich hoch. Um einen weiteren Riss zu verhindern, muss unbedingt eine Verstopfung vermieden werden, ernähren sie sich ballaststoffreich und trinken Sie viel Flüssigkeit. Sie können von der zustehenden Krankenschwester eine Liste ballaststoffreicher Lebensmittel erhalten.
Konstipationsverhinderung |
|